PROFISSIONAIS
Os Melhores Profissionais de Saúde da Paraíba
CLÍNICAS
As Melhores Clínicas e Consultórios da Paraíba
HOSPITAIS
Os Melhores Hospitais da Paraíba
MATÉRIAS
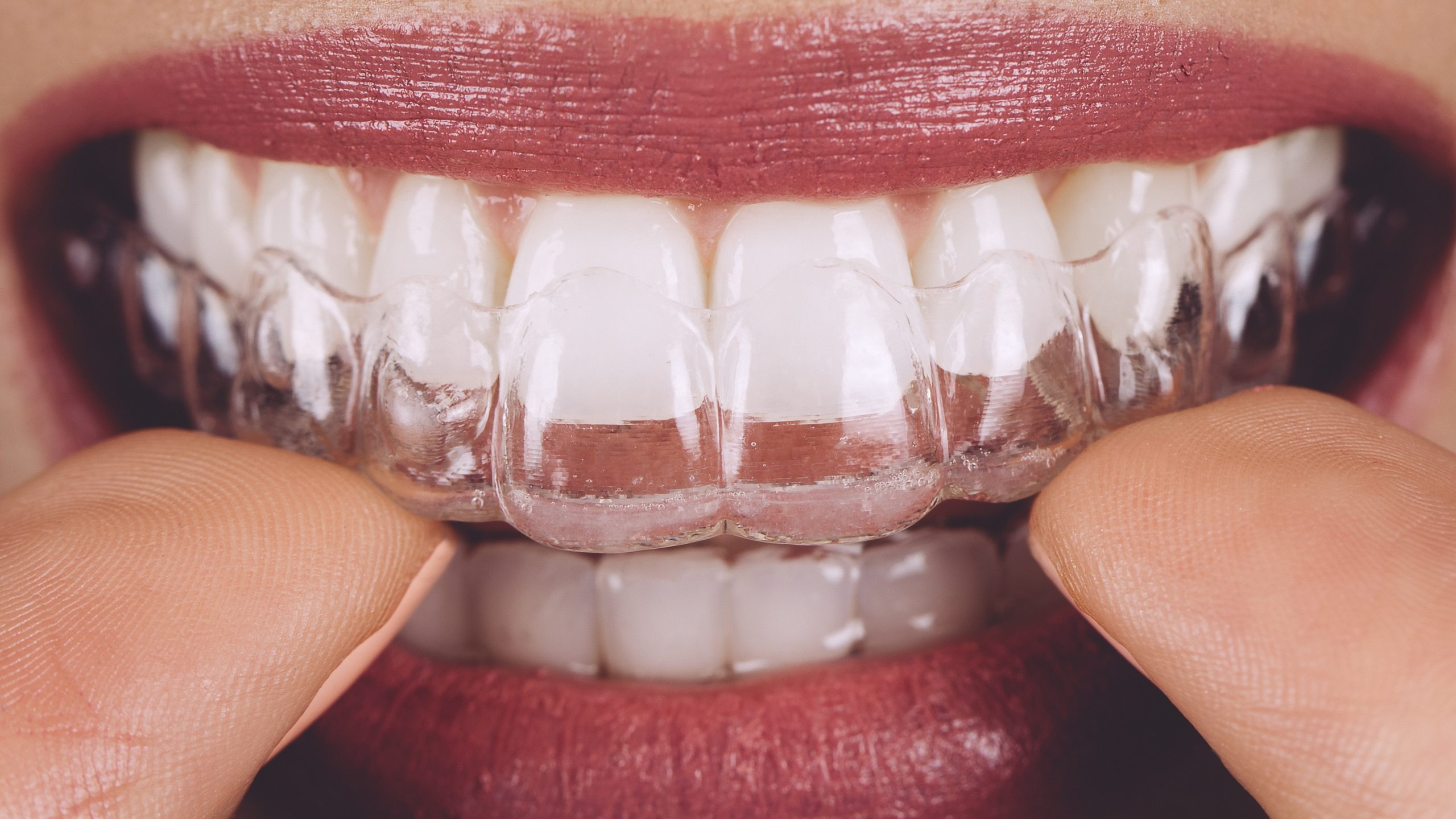
Invisalign: A Revolução Digital na Ortodontia e a Previsibilidade do Tratamento
09.04.2024
Dra. Janaynna Fernandes
A busca por um sorriso perfeito e alinhado sempre foi um desejo comum, mas os aparelhos ortodônticos tradicionais, com seus bráquetes e fios metálicos, muitas vezes representavam um obstáculo estético e desconfortável. Com o avanço da tecnologia, o Invisalign surgiu como uma alternativa inovadora e discreta para corrigir o alinhamento dos dentes. Invisalign: a alternativa invisível e confortável O Invisalign consiste em uma série de alinhadores transparentes e removíveis, feitos sob medida para cada paciente. Esses alinhadores são praticamente invisíveis e proporcionam maior conforto em comparação aos aparelhos convencionais. Além disso, a possibilidade de removê-los para comer e higienizar os dentes torna o tratamento mais prático e higiênico. Planejamento ortodôntico digital: a chave para a previsibilidade Um dos grandes diferenciais do Invisalign é o planejamento ortodôntico digital. Através de softwares avançados, o ortodontista realiza um escaneamento 3D da boca do paciente, criando um modelo virtual dos dentes. Com base nesse modelo, é possível simular o movimento dos dentes ao longo do tratamento e visualizar o resultado final antes mesmo de iniciar o uso dos alinhadores. Essa tecnologia permite um planejamento mais preciso e personalizado, levando em consideração as características individuais de cada paciente. O ortodontista pode ajustar o tratamento de acordo com as necessidades específicas, otimizando os resultados e reduzindo o tempo de tratamento. Previsibilidade do tratamento: a segurança de um sorriso planejado O planejamento ortodôntico digital do Invisalign oferece um alto grau de previsibilidade do tratamento. O paciente pode visualizar o resultado final antes mesmo de iniciar o uso dos alinhadores, o que aumenta a confiança e a segurança no tratamento. Além disso, o ortodontista pode acompanhar a evolução do tratamento de forma virtual, garantindo que os dentes estejam se movendo conforme o planejado. Benefícios do Invisalign e do planejamento ortodôntico digital: Estética: Alinhadores praticamente invisíveis. Conforto: Ausência de bráquetes e fios metálicos. Removível: Facilita a alimentação e a higiene bucal. Planejamento preciso: Visualização do resultado final antes do início do tratamento. Previsibilidade: Acompanhamento virtual da evolução do tratamento. Personalização: Tratamento ajustado às necessidades individuais de cada paciente. Conclusão O Invisalign, aliado ao planejamento ortodôntico digital, revolucionou a ortodontia, proporcionando um tratamento mais estético, confortável e previsível. A possibilidade de visualizar o resultado final antes mesmo de iniciar o tratamento e o acompanhamento virtual da evolução do sorriso são fatores que aumentam a confiança e a satisfação dos pacientes. Se você busca um sorriso perfeito e alinhado, o Invisalign pode ser a solução ideal para você.
LEIA MAIS
ACESSAR PERFIL

Uma palavra sobre a demência de Alzheimer
11.04.2023
Dr. Daniel Felgueiras Rolo
O termo demência vem da origem latina de + mens, que significa literalmente a ausência ou a perda da mente. O médico Aloysius Alzheimer, em 1906, descreveu em um congresso nacional alemão, o primeiro caso da doença diagnosticada em uma paciente atendida por ele em 1901. Apesar do que muito se fala, Demência e Alzheimer não são necessariamente termos sinônimos. A Demência de Alzheimer, apesar de ser o mais frequente, é apenas um tipo entre tantos outros tipos. Não devemos esquecer de nomear os outros tipos, como, Demência de Corpúsculos de Lewy, Demência Frontotemporal, Demência Vascular, etc. Cada um desses diagnósticos com a sua clínica específica e seu tratamento necessário. A Demência de Alzheimer acomete cerca de 6%-8% dos idosos ? 65 anos. É responsável por 66% de todos os diagnósticos de transtorno cognitivo. A prevalência da doença dobra a cada 5 anos após os 65 anos de idade, sendo que na população ? 85 anos os sintomas estão presentes em mais de 45% da população. Acúmulo de proteínas B-Amilóides e de emaranhados neurofibrilares estão relacionados à progressão da doença em estudos post-mortem. Os dois maiores fatores de risco para o desenvolvimento da doença são a idade e a história familiar da doença, mas também podemos citar alterações genéticas (alelo APOE4), Síndrome de Down, traumatismo craniano, educação formal deficiente e doenças como hipertensão, diabetes, colesterol elevado e obesidade. A doença costuma evoluir de forma gradual, afeta em seu início a memória episódica recente (capacidade de lembrar de eventos ocorridos nos últimos minutos ou horas). A memória costuma ser o sintoma mais marcante da doença que se inicia onde essas memórias são fixadas, o hipocampo. Outras áreas afetadas inicialmente são a redução do léxico linguístico adquirido durante a vida e a capacidade de saber o caminho para casa e do trabalho, saber que dia, mês e ano estamos por exemplo. Após alguns anos, com a evolução do quadro, a doença passa a afetar outros domínios cognitivos, como a capacidade de realizar cálculos, organizar a vida prática (contas a pagar, tarefas domésticas a realizar etc.), assim como afeta o comportamento ou evoluindo com delírios e alucinações. O manejo da Demência de Alzheimer é desafiador, pois a doença afeta o paciente e sua família que necessita dispor de cuidados muito específicos. O tratamento envolve treinamento cogntivo do paciente, apoio e educação de familiares no cuidado, atenção com o ambiente para evitar quedas e otimizar a orientação dos pacientes em suas próprias casas, assim como cuidados com a segurança em relação a medicamentos, segurança financeira e a condução de veículos. O tratamento farmacológico é realizado com drogas que aumentam a disponibilidade de acetilcolina, como os Anticolinesterásicos (Donepezila, Rivastigmina e Galantamina) e a Memantina, este com supostos efeitos neuroprotetores. Outras classes de medicamentos podem ser importantes, como os Anti-depressivos e Psicotrópicos.
LEIA MAIS
ACESSAR PERFIL

Deficiência de Vitamina D
19.08.2020
Dra Mariana de Almeida Ferreira do Carmo
As vitaminas são micronutrientes que não podem ser sintetizados pelo organismo, sendo indisponível a sua ingestão através dos alimentos, são classificadas em dois grupos: hidrossolúveis e lipossolúveis, a vitamina D é Lipossolúvel e tem ação em múltiplos órgãos e tecidos. No metabolismo ósseo já é conhecida há anos, mas recentemente tem sido estudado suas ações no músculo, cérebro, próstata, mama, cólon, coração, células do sistema imune, pâncreas e sistema vascular. O termo vitamina D refere-se a dois fatores – colecalciferol (ou vitamina D3) e ergocalciferol (ou vitamina D2). A Vitamina D3 pode ser obtida pela ingestão de alguns alimentos, encontrando-se presente em certos peixes, tais como salmão, cavala e arenque. A Vitamina D2 é obtida da irradiação por raios UV da levedura esterol ergosterol e é encontrado em fungos e cogumelos expostos à luz solar. A produção de vitamina D através da pele é bastante variável dependendo da pigmentação, sendo consideravelmente mais baixos na raça negra que na raça branca, 30 minutos de exposição corporal ao sol, rapidamente originam vitamina D suficiente. As fontes alimentares de vitamina D são escassas e os seres humanos dependem principalmente da síntese cutânea, vários estudos têm apoiado o fato de que a deficiência de vitamina D atua não apenas como um fator de predisposição para o desenvolvimento de artrite reumatoide e do lúpus eritematoso sistêmico, mas também pode intensificar a gravidade e atividade das doenças autoimunes. Baixos níveis de vitamina D têm sido associados a lesões dos vasos sanguíneos principais que irrigam o cérebro, tronco cerebral e a medula espinhal superior. A sua deficiência estava relacionada a funções do metabolismo do cálcio, a possibilidade da existência de efeitos extraesquelético ocorreu após a descoberta do receptor da vitamina D (VDR) em tecidos que não estão envolvidos no metabolismo do cálcio (como exemplo, pele, placenta, mama, próstata e células do câncer de cólon) e a identificação da enzima 1?-hidroxilase em tecidos extrarenais. A melhor forma de manter bons níveis de vitamina D, como orienta a Organização Mundial da Saúde, é a exposição ao sol, São os raios UV que estimulam a produção da substância na pele. O organismo tem mecanismos de controle para a síntese da vitamina, e, por isso, aqui não há riscos. É evidente que tempo demais sob o sol (e sem proteção adequada) continua contraindicado. A exposição solar é importante para a saúde, mas, como em tudo na vida, devemos prezar pelo equilíbrio. Por tanto, para se ter o acompanhamento correto dessa e de outras carências, procure um nutricionista, para te orientar sobre a melhor forma em relação a alimentação e a suplementação. É muito importante que nesses casos o acompanhamento seja periódico, para não vir a te causar problemas futuros.
LEIA MAIS
ACESSAR PERFIL
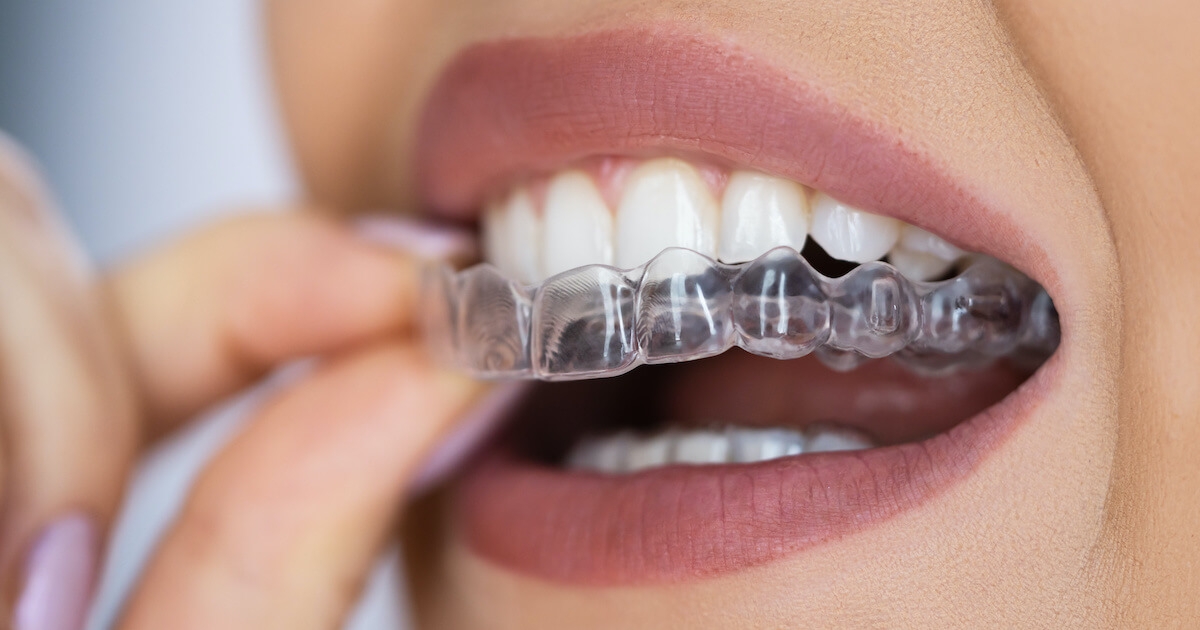
Invisalign: Sorriso dos Sonhos, Autoestima em Alta!
17.04.2024
Dr. Tiago Pereira
Diga adeus aos dias de sorrisos tímidos e autoestima abalada! Com o Invisalign, você conquista um sorriso radiante e restaura a confiança em si mesmo, sem precisar se esconder atrás de aparelhos metálicos volumosos. Mais do que alinhar os dentes, o Invisalign transforma vidas, te proporcionando: Autoestima nas Alturas: Um sorriso bonito é o seu cartão de visitas, influenciando diretamente na forma como você se vê e se relaciona com o mundo. O Invisalign te permite sorrir sem constrangimentos, aumentando a sua autoestima e te inspirando a conquistar seus sonhos com mais segurança. Estudos comprovam que pacientes que concluem o tratamento com Invisalign relatam um aumento significativo na confiança e na qualidade de vida. Invisalign: Funciona e Pode Ser Perfeito para Você! O Invisalign funciona para a maioria dos casos de má oclusão, desde os mais simples até os mais complexos. Através de alinhadores transparentes e removíveis, o tratamento corrige diversos problemas ortodônticos, como: Dentes apinhados: Diga adeus à falta de espaço na boca! O Invisalign reposiciona os dentes de forma suave e gradual, criando o espaço necessário para um sorriso harmônico. Dentes espaçados: Chega de sorrisos com "buracos"! O Invisalign aproxima os dentes de forma precisa, reduzindo os espaços e criando um sorriso mais uniforme. Mordida aberta: Corrija a mordida aberta e melhore a sua mastigação e fala com o Invisalign. O tratamento reposiciona a mandíbula para a posição ideal, otimizando a função bucal. Mordida cruzada: Diga adeus às dores e à má oclusão! O Invisalign corrige a mordida cruzada, alinhando os dentes e proporcionando mais saúde e conforto para a sua boca. Mordida profunda: Melhore a sua mordida profunda e previna problemas articulares com o Invisalign. O tratamento reposiciona a mandíbula e os dentes, otimizando a função mastigatória e protegendo a saúde bucal. Alinhadores Nacionais: Sorriso Brilhante, Custo Inteligente! O tratamento com alinhadores ortodônticos nacionais oferece uma solução prática, eficiente, invisível e com excelente custo-benefício. Produzidos com tecnologia de ponta e materiais de alta qualidade, os alinhadores nacionais garantem resultados impecáveis, alinhando seus dentes de forma precisa e confortável. Vantagens dos Alinhadores Nacionais: Acessibilidade: Custo mais acessível em comparação aos alinhadores importados, tornando o tratamento ortodôntico com Invisalign mais democrático e viável para todos. Qualidade Garantida: Fabricados com os mais altos padrões de qualidade, os alinhadores nacionais oferecem resultados impecáveis e duradouros. Tecnologia de Ponta: Incorporam tecnologia de última geração, garantindo precisão nos movimentos dentários e um tratamento eficiente. Suporte Personalizado: Conta com o acompanhamento de profissionais experientes e altamente qualificados, que garantem um atendimento personalizado e atencioso durante todo o tratamento. Sorria com Confiança, Sorria com Invisalign! Dê o primeiro passo para conquistar o sorriso dos seus sonhos e a autoestima que você merece! Consulte um ortodontista especialista em Invisalign e descubra como essa tecnologia inovadora pode transformar sua vida. Invista em um sorriso mais bonito, saudável e confiante com o Invisalign!
LEIA MAIS
ACESSAR PERFIL

Rinosseptoplastia Cirurgia estética e funcional
20.08.2020
Dr. Leonardo Fontes Silva
É cada vez mais comum encontrarmos pessoas em busca de melhorar a aparência e a proporção do nariz, com o objetivo de realçar a harmonia facial e melhorar sua autoestima. Por outro lado, muitas destas pessoas, apresentam dificuldade respiratória em virtude de anormalidades estruturais no nariz, tais como: desvio de septo nasal, hipertrofia de cornetos e sinusopatias. A Rinosseptoplastia é uma cirurgia realizada em um mesmo ato cirúrgico e tem dupla finalidade: melhorar a estética e a função nasal. Ou seja, fazer com que o nariz possa desempenhar plenamente suas funções, além de ficar com um aspecto bonito, uma vez que ele contribui de modo muito importante para harmonia facial. O médico é quem melhor reconhece a necessidade de uma cirurgia funcional. Sabe-se que a dificuldade da respiração pelo nariz interfere na saúde de todo o organismo e causa prejuízos para vários órgãos, em especial para os pulmões, coração e cérebro, interferindo diretamente na capacidade física, na qualidade do sono, no controle do estresse, da concentração e do raciocínio. A cirurgia funcional visa melhorar de maneira muito nítida a qualidade de vida do paciente. Por outro lado, a necessidade de cirurgias que visem melhorar o aspecto estético do nariz é reconhecida pelo próprio indivíduo. Numa conversa entre médico e paciente, as expectativas e desejos, bem como as técnicas e limitações cirúrgicas devem se abordadas, objetivando esclarecer dúvidas quanto aos resultados esperados. O procedimento cirúrgico é feito com anestesia local e sedação, tem duração média de 2 horas e o paciente recebe alta hospitalar no mesmo dia. Na maioria dos pacientes, utilizamos a técnica fechada e todas as incisões são feitas dentro do nariz, sem nenhum corte ou cicatriz externamente. O paciente deverá usar curativo recobrindo o nariz por uma semana e normalmente não necessitará fazer uso de tampões nasais. Edema e, ocasionalmente hematomas, persistem por uma semana, sendo incomum às dores pós-operatória. Após uma semana, o paciente estará retornando as atividades habituais. O resultado aproximado será observado em 2 meses. Constata-se uma melhora evidente na autoestima e um grande avanço nos parâmetros de qualidade de vida, entre eles a qualidade do sono e as disposições física e mental, ou seja, pessoas mais satisfeitas e mais saudáveis.
LEIA MAIS
ACESSAR PERFIL
Disfonia
09.04.2024
Dr. Emanuel Veras
Disfonia O termo disfonia é utilizado, para descrever qualquer alteração da qualidade vocal, frequência e intensidade, sendo um esforço vocal que prejudica a comunicação e a qualidade de vida do indivíduo. Apesar de vulgarmente apelidada de rouquidão, a verdade é que essa alteração é apenas uma das que completam o quadro. São alterações da voz produzidas por algum problema no trato vocal, que compreende estruturas desde as cordas vocais até a cavidade oral. As cordas vocais estão situadas na laringe, um órgão localizado no pescoço. A disfonia pode afetar pacientes de ambos os sexos e de diversas faixas etárias, de modo que quase um terço da população será afetada por esse problema em algum momento da vida. A corrente de ar proveniente do pulmão é responsável pela vibração das cordas vocais, que dará origem à voz, quanto mais móveis forem as cordas vocais, melhor é a voz, qualquer alteração desse órgão que interfira nessa vibração, causando, por exemplo, um enrijecimento, modifica a qualidade da voz, deixando-a áspera, soprosa ou rouca. Em um quadro de disfonia, o paciente pode apresentar esforço, para emitir a voz, cansaço ao falar, dificuldade em manter a voz, rouquidão, pouca resistência ao falar e perda da eficiência vocal. Podem ser classificadas, etiologicamente, em duas categorias: orgânica e funcional. As orgânicas são aquelas causadas por alterações estruturais (tumores, inflamação das cordas vocais e malformações da laringe), por alterações neurológicas (como paralisia das cordas vocais, doença de Parkinson e esclerose lateral amiotrófica) ou por outros aspectos não relacionados ao uso da voz, tal como o refluxo gastroesofágico/laringofaríngeo. Quando não existe nenhuma causa estrutural ou neurológica, estamos perante uma disfonia não-orgânica, denominada de disfonia funcional. Nesse caso, pode ser decorrente de uso inadequado/abusivo da voz, de inadaptações vocais e de alterações psicogênicas. O tratamento depende da causa. Nos casos em que a rouquidão é funcional, é tratada com recurso à terapia da fala (fonoterapia), na qual se aprende a utilizar a voz de uma forma mais adequada às necessidades, reduzindo os esforços e os danos à laringe. No caso de lesões mais complexas, como nódulos, pólipos ou suspeitas de malignidade, é necessário recorrer à cirurgia. Contudo, em qualquer um dos casos, as medidas de higiene vocal são fundamentais à prevenção e à cura da disfonia, são elas: evitar o uso vocal intenso e prolongado, reduzir o esforço vocal (tossir, pigarrear, gritar ou sussurrar), falar pausadamente e articular bem as palavras, descansar a voz, evitar usar a voz em contextos de infeção respiratória ou de crises de alergia, não fumar e evitar frequentar ambientes de fumo, reduzir a ingestão de álcool, de café, de chá e de bebidas com gás, evitar ambientes com pó, com cheiros intensos e com ar condicionado, bem como mudanças bruscas de temperatura. Ainda, é importante manter uma alimentação saudável e boa hidratação, ou seja, ter um estilo de vida saudável. Se você está com algum desses sintomas, procure um OTORRINOLARINGOLOGISTA. Dr. Emanuel Veras CRM 13022 Otorrinolaringologia
LEIA MAIS
ACESSAR PERFIL

O envelhecer: por que precisamos conversar sobre isso?
20.03.2023
Dr. Daniel Felgueiras Rolo
Muitos de nós pensamos em viver por muitos anos. No entanto, poucos pensam em como envelhecerão.Viver uma vida longeva está inevitavelmente atrelada ao envelhecer, no entanto, costumamos dissociar as duas coisas frequentemente. Seria pelo medo dos anos de dependência física, dificuldades para se vestir, tomar banho, fazer a própria toalete, tomar decisões importantes, lembrar das pessoas que amamos etc. ou seria pelo medo de morrer?Nos últimos 120 anos, o mundo vem passando por uma mudança enorme, chamada transição demográfica. Antes, as famílias precisavam ter vários filhos, uma vez que não se sabia quantos desses filhos chegariam à idade adulta para ajudar na lavoura. A mortalidade infantil era absurdamente elevada. Com a melhora das condições de saúde, essa mortalidade despencou. Nessa nova situação, mesmo com a redução das taxas de óbito infantil, as famílias continuavam a ter vários filhos. Isso fez aumentar e muito os núcleos familiares. Com o aumento da importância das metrópoles, houve a migração para as cidades da população do campo e, com isso, o aumento do custo de se educar, alimentar e, em fim, manter vários filhos dignamente.Com isso, as famílias passaram a repensar o melhor momento e quantos filhos deveriam ter. Com o tempo, houve uma redução do número de filhos por casais. Famílias que tinham em torno de 9 filhos, passaram a ser cada vez mais raras, dando lugar, lentamente, a famílias com 1 ou no máximo 2 filhos. Em estados do sul do país, já podemos observar uma característica de involução populacional, quando há menos de 1 filho por casal nos registros.Outra mudança importante ocorrida no último século está associada ao que chamamos de transição demográfica que é a mudança no padrão de mortalidade da população nesse período. Antes, as pessoas morriam em grande parte por questões como infecções ou acidentes. Com a descoberta dos antibióticos, por exemplo, houve uma mudança desse padrão, com redução das mortes por infecções e aumento das mortes por doenças crônicas, como doenças do cérebro e cardiovasculares (infarto do miocárdio, acidentes vasculares etc.) e neoplasias.Dados do IBGE mostram que a população de idosos no Brasil (acima de 60 anos) tende a aumentar nos próximos 40 anos. Hoje, temos algo em torno de 10% de idosos, mas em 2050, seremos em torno de 30%, enquanto que o número de jovens tende a reduzir (25% em 2010, para 13% em 2050).“Percebam que me coloco na primeira pessoa do plural na última frase, pois em 2050, serei um desses idosos. Um conflito de interesses da minha parte? Com certeza! Precisamos de uma sociedade que saiba lidar com o envelhecer e que propicie condições para que isso ocorra de forma bem-sucedida.” Diz Dr. Daniel.Nos Estados Unidos, os dados mostram que não teremos tempo hábil para a formação suficiente de pessoas especializadas no cuidado com o Idoso (Geriatras e Gerontólogos) para o aumento da demanda. Isso tende a se estender até por volta de 2050. Eles já estão desenvolvendo formas de treinar médicos generalistas nesse cuidado, pois nem sempre um Geriatra estará disponível.Nos países menos desenvolvidos, essa mudança demográfica, de um país de jovens para um país de idosos, ocorrerá de maneira ainda mais arrebatadora. Com os núcleos familiares reduzidos, a probabilidade de um idoso não ter uma pessoa jovem para cuidar dele em sua velhice cresce a cada dia.O principal objetivo do Geriatra é proporcionar um envelhecimento bem-sucedido e independente. Ou seja, quando pensarmos em viver vidas longevas, junto com um Geriatra, poderemos pensar também em envelhecer com qualidade.
LEIA MAIS
ACESSAR PERFIL
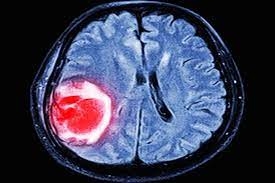
Glioblastoma Multiforme
01.04.2024
Dr. Eduardo Guedes
O Glioblastoma Multiforme O Glioblastoma Multiforme (GBM) é o tipo mais comum e agressivo de tumor cerebral maligno que se desenvolve a partir das células gliais do cérebro. Ele é caracterizado por múltiplos focos de tumor no cérebro e crescer rapidamente, infiltrando os tecidos circundantes. A causa exata do GBM é desconhecida, mas acredita-se que seja causada por uma combinação de fatores genéticos e ambientais. Geralmente, afeta adultos entre 45 e 70 anos, sendo mais comum em homens do que em mulheres. As consequências do glioblastoma multiforme podem causar danos significativos e comprometer funções vitais dependendo da localização do tumor no cérebro. Sintomas de GBM Dores de cabeça Náuseas e vômitos Convulsões Fraqueza ou dormência em um lado do corpo Problemas de fala ou linguagem Problemas de visão Mudanças na personalidade ou comportamento Diagnóstico de GBM O diagnóstico de GBM geralmente é feito com base em uma combinação de histórico médico, exame físico, exames de imagem e testes de laboratório. Os exames de imagem que podem ser usados ??para diagnosticar GBM incluem tomografia computadorizada (TC), ressonância magnética (MRI) e tomografia por emissão de pósitrons (PET). Os testes de laboratório que podem ser usados ??para diagnosticar GBM incluem um exame de sangue e um exame de líquido cefalorraquidiano (LCR). Tratamento de GBM O tratamento primário geralmente envolve uma combinação de cirurgia, radioterapia e quimioterapia. A cirurgia é realizada para remover o máximo possível do tumor, com o objetivo de aliviar os sintomas e reduzir a pressão sobre o cérebro. No entanto, devido à natureza infiltrativa do glioblastoma multiforme, é difícil remover todo o tumor sem causar danos ao tecido cerebral circundante. Portanto, muitas vezes não é possível uma remoção completa. Após a cirurgia, a radioterapia e a quimioterapia são usadas para tentar controlar o crescimento residual do tumor e prolongar a sobrevida. No entanto, mesmo com tratamento agressivo, as taxas de sobrevivência para glioblastoma multiforme ainda são baixas, e a doença geralmente tem uma progressão rápida e fatal. Pesquisa sobre GBM A pesquisa sobre GBM está em andamento para desenvolver novos tratamentos e melhorar o prognóstico para pessoas com essa doença. Algumas áreas promissoras de pesquisa incluem terapia direcionada, imunoterapia e terapia com células-tronco.
LEIA MAIS
ACESSAR PERFIL